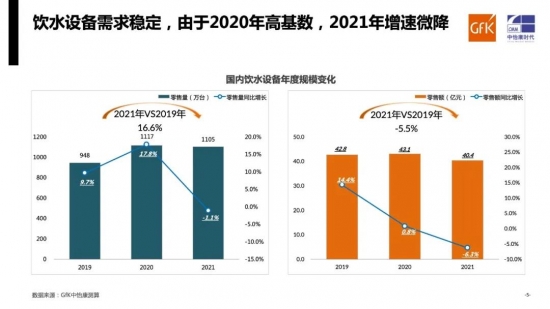
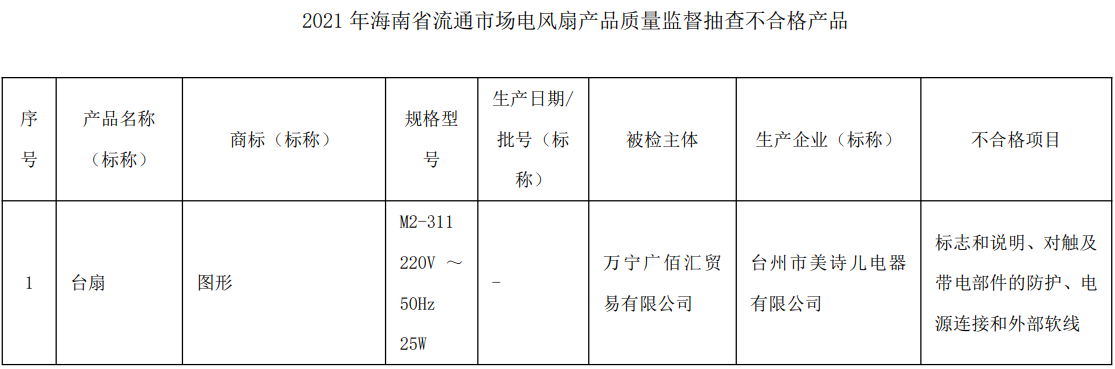
科技日报北京2月16日电 (记者张梦然)加拿大拉特纳胸外科研究实验室和大学健康网络爱杰美拉移植中心在《科学·转化医学》上发表的研究证明,在用于移植的供体器官中安全地转换血型是可能的。这一发现将显著提高器官分配的公平性并降低候补名单中患者的死亡率。
爱杰美拉移植中心外科主任、该研究的资深作者马塞洛·希佩尔博士解释说:“使用目前的匹配系统,根据血型需要移植的患者的等待时间可能会长得多。”“拥有通用器官意味着我们可以消除血液匹配障碍,并根据医疗紧迫性优先考虑患者,从而挽救更多生命并减少器官浪费。”
血型是由红细胞表面抗原的存在决定的。A型有A抗原,B型有B抗原,AB型有两种抗原,O型没有抗原。如果抗原是外来的,它们会引发身体的免疫反应。这就是为什么对于输血,患者只能从与其血型相同或O型的献血者那里接受血液。
同样,抗原A和B存在于体内血管表面,包括实体器官中的血管。例如,如果O型的人从A型供体那里接受了一个器官,那么该器官很可能会被拒绝。因此,供体器官要根据血型与候补名单中的潜在接受者进行匹配。
希佩尔实验室科学助理、该研究的第一作者王爱周博士解释说,与A型血患者相比,O型患者接受肺移植的平均等待时间是A型患者的两倍。“转化为死亡率的话,需要进行肺移植的O型患者在等待匹配器官可用时死亡风险要高出20%”。
这项概念验证研究使用多伦多首创的体外肺灌注(EVLP)系统作为治疗平台。EVLP系统通过器官泵送营养液,使它们能够被加热到体温,以便在移植前进行修复和改善。
不适合从A型供体移植的人类供体肺被置于EVLP回路中。一个肺用一组酶处理以清除器官表面的抗原,而来自同一供体的另一个肺保持未处理。然后,研究团队通过向回路中添加O型血(具有高浓度的抗A 抗体)来测试每个肺,以模拟ABO不相容的移植。结果表明,经治疗的肺耐受性良好,而未经治疗的肺则表现出排斥迹象。