今天,分享一篇《细胞·代谢》带薪减重控糖效果好!,希望以下《细胞·代谢》带薪减重控糖效果好!的内容对您有用。
2型糖尿病发病率现逐年增高,目前已成为全球重要的公共卫生问题。生活方式的治疗(能量限制与运动)是2型糖尿病治疗的基石[1]。
已有研究表明体重减轻对2型糖尿病有着剂量依赖性的治疗效果[2]。在体重减轻约15~20%后,部分2型糖尿病患者无需降糖药物治疗便可达到糖尿病缓解[3]。另外,规律的体育锻炼也有一定程度的血糖控制效果。
在糖尿病患者中实施生活方式干预花费成本高,且对受试者不便利,而在工作地点实施生活方式干预则可一定程度消除以上不利因素,且可以通过团队效应对受试者提供一定程度的社会支持,增加依从性。
过去也有研究者在工作场所对糖尿病患者实施生活方式干预措施,但这些研究大多使用轻度或中等强度的生活方式的干预,而且在干预中缺乏有效的监督。
基于此,美国华盛顿人类营养中心的Samuel Klein教授团队设计了这项研究,在工作场所中研究人员对糖尿病患者实施了强化生活方式的干预措施,这项研究近日在Cell Metabolism上发表。
研究结果表明在工作场所实施强化生活干预疗法可以显著降低2型糖尿病患者体重,改善其心肺功能及肌肉力量,并对2型糖尿病发病相关的生理因素有一定的调节作用,同时研究数据提示其干预机制可能与骨骼肌线粒体功能及脂肪组织重构密切相关[4]。
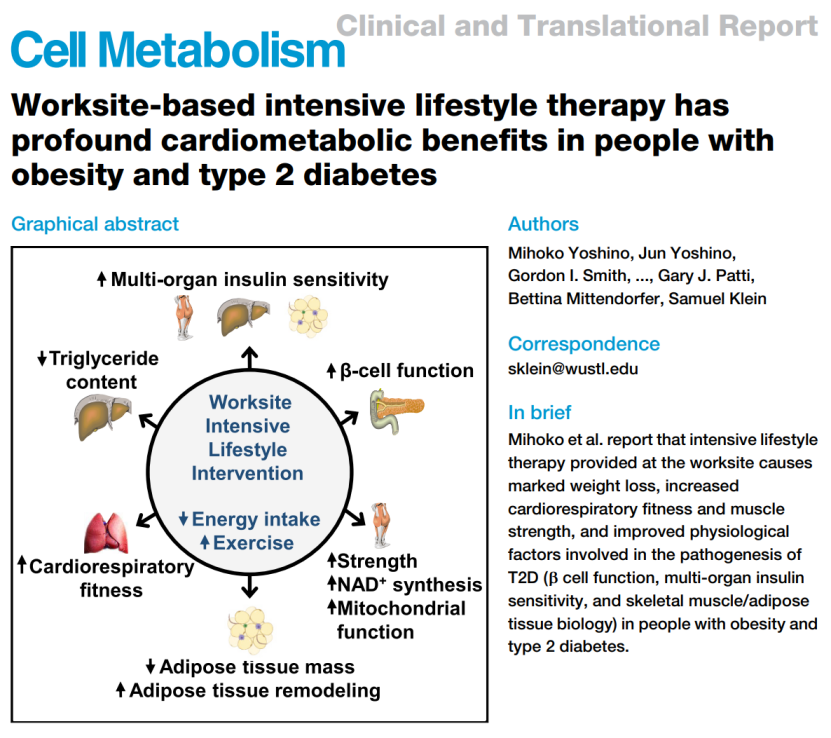 图1.研究封面截图
图1.研究封面截图研究人员设计了一项随机对照试验,以明确强化生活方式干预对2型糖尿病的治疗作用。
受试者群体为2型糖尿病合并肥胖患者,研究人员排除了包括胰岛素使用剂量>0.5U/kg、3个月内有调整过糖尿病药物治疗方案、有严重心血管疾病、有未控制的增生性糖尿病视网膜病变或严重周围神经病变、定期锻炼、经常吸烟、有使用除糖尿病药物以外的任何可能影响研究结果的药物的患者,最终纳入受试者18名。研究设计流程图如下(图2)。
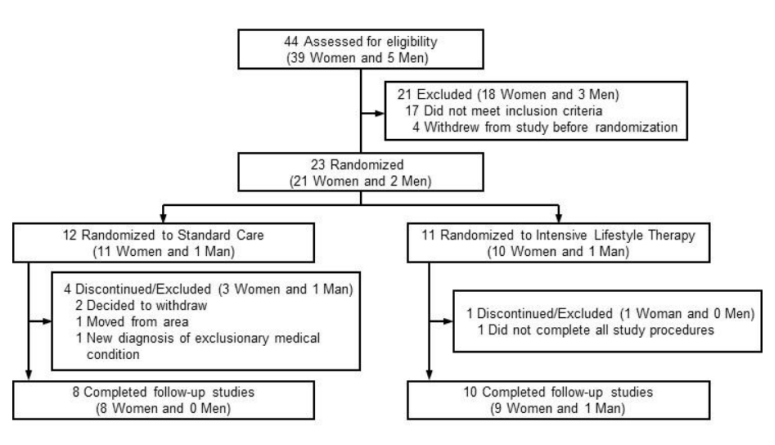 图2.CONSORT流程图
图2.CONSORT流程图受试者被随机分为强化生活方式干预组(n=10,包括9名女性及1名男性;年龄53.5±6.4;糖尿病病程6.1±4.9年)及标准生活方式干预组(n=8,均为女性患者;年龄 49.6±11.4;糖尿病病程6.3±5.8年)。
强化生活干预组的受试者接受研究人员提供的饮食及生活行为指导,通过调整能量摄入实现每周减重0.5%-1.0%、4个月内减重10%,同时还在监督下进行耐力训练及抗阻运动,要求训练期间的心率达到摄氧峰值时的70%~80%,整个干预措施持续8个月,且所有饮食行为教育和运动训练均在工作场所现场进行。
标准生活方式干预组的受试者只接受了美国糖尿病学会(ADA)指南推荐的饮食和体力活动的教育,研究人员每个月对其进行随访,记录体重、饮食和体力活动行为,并记录用药情况,持续约7个月。
在干预结束后,研究人员测定了受试者身体成分、心肺功能及肌肉力量、葡萄糖代谢及胰岛功能,并取骨骼肌与脂肪组织活检进行转录组测序,以确定强化生活方式干预在心脏代谢功能方面的潜在治疗效果及机制。
在干预结束后,强化生活方式干预组与干预前相比出现了明显的体重下降(17.4%±6.6%),同时体脂率降低34%±12%,腹腔脂肪组织减少39%±18%,肝内甘油三酯水平降低63%±28%,血浆中甘油三酯及纤溶酶原激活物抑制剂-1(PAI-1,一种全身胰岛素抵抗的调节因子)水平均出现明显降低。以上指标在标准干预组均未出现明显变化(表1)。
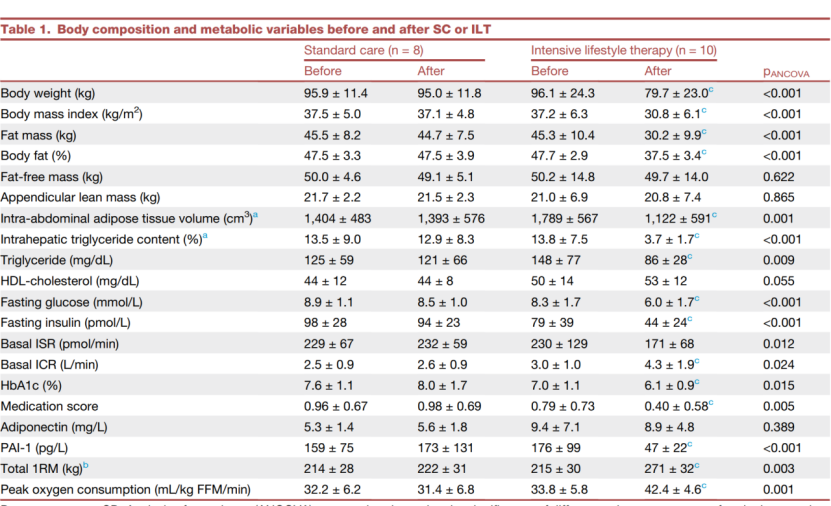
表1.两组受试者研究前后身体成分与代谢指标的变化
注:SC 标准生活干预组;ILT 强化生活方式干预组
研究人员分别测定了受试者腿部推举,膝关节屈曲,坐式划船及胸部推举的一次重复的最大重量(1RM),并使用以上四者的总和评估肌肉力量。在干预结束后强化生活方式干预组肌肉力量较前明显增加(28%±20%),而对照组并未出现明显变化。
研究同时发现,强化生活方式干预可有效改善空腹血糖,糖化血红蛋白(HbA1c)及糖耐量,3名受试者在未使用糖尿病药物的治疗的情况下实现了病程缓解(HbA1c<6.5%),而在标准干预组中并未发生。
同时,强化生活方式干预组在葡萄糖摄入后30min,胰岛素敏感度ISR(ISR AUC 0–30)增高,胰岛素清除率(ICR)升高,肝脏,脂肪及全身的胰岛素敏感性均有不同程度的提高,而在标准干预组并未观察到(图3)。
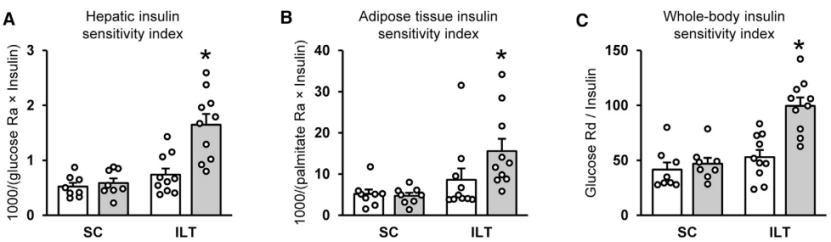 图3.干预前后肝脏,脂肪及全身的胰岛素敏感性的改变
图3.干预前后肝脏,脂肪及全身的胰岛素敏感性的改变注:SC 标准生活干预组;ILT 强化生活方式干预组
2型糖尿病患者从强化生活方式干预中获益颇多,那么它的作用机制是什么呢?研究人员通过转录组测序分析骨骼肌与脂肪组织的基因表达谱改变进一步探索其机制。结果表明,干预前后,强化生活干预组差异基因数量高达1540个,而标准干预组只有65个差异基因(图4)。
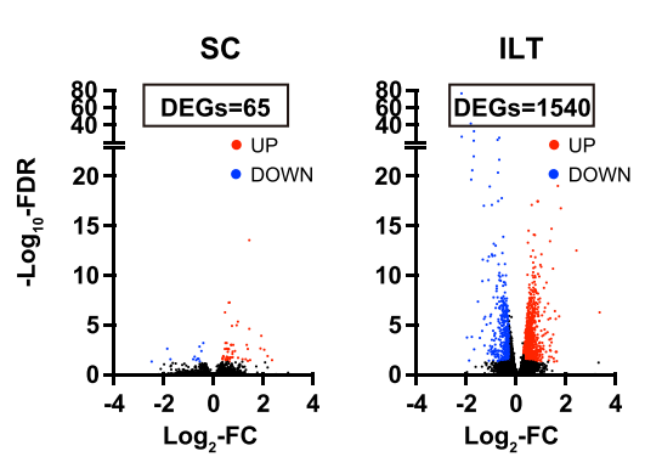 图4.两组间差异基因对比
图4.两组间差异基因对比注:SC 标准生活干预组;ILT 强化生活方式干预组
强化生活方式干预后骨骼肌组织中烟酰胺磷酸核糖基转移酶(NAMPT)、去乙酰酶(SIRT3)、PPARGC1A等基因显著上调,富集通路主要为线粒体生物发生和功能通路,提示强化生活方式干预通过激活NAMPT—NAD+—SIRT3—PPARGC1A轴增强骨骼肌线粒体代谢。
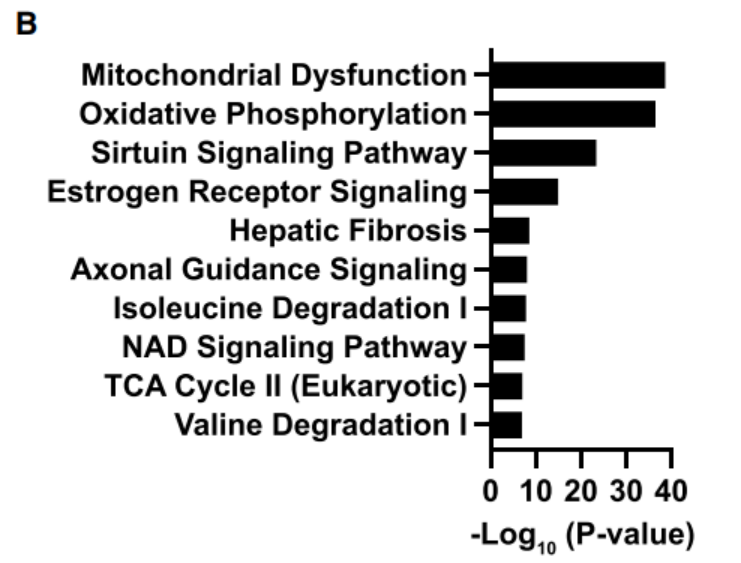 图5.强化生活方式干预前后差异基因富集分析
图5.强化生活方式干预前后差异基因富集分析脂肪组织基因转录组数据表明,强化生活方式干预后,脂肪组织重构相关基因出现了一定程度的下调(包括SPARC、LOX、LOXL1、TNMD、PDGFA、SEMA3C等)。
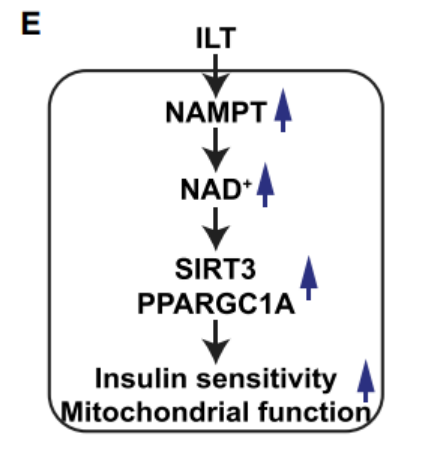 图6.NAMPT—NAD+—SIRT3—PPARGC1A—线粒体代谢信号通路
图6.NAMPT—NAD+—SIRT3—PPARGC1A—线粒体代谢信号通路总的来说,研究表明在工作场所对2型糖尿病患者实行强化生活方式干预有着较大的临床获益,可有效降低患者体重,改善心肺功能,增加肌肉力量,并且可改善血糖代谢及胰岛素抵抗。以上机制与骨骼肌线粒体功能及脂肪组织重构密切相关。
这项研究也存在着一定的局限性,首先研究中强化生活干预是由具有体重管理和运动疗法经验的研究人员所提供的,因此在其他研究中可能无法重复出相似的减重效果及代谢结果的改善。此外,研究对机制的探索局限于转录组的数据,无法从根本上探究因果关系,未来还需进行进一步的体内实验明确生活方式管理与线粒体功能等相关通路的关系。
总体而言,这项临床研究将工作场所与强化的生活方式管理有效结合,证明了能量限制与运动锻炼相结合在血糖控制中的的深远影响,为2型糖尿病患者的管理提供了一种新的思路。