原标题:开发一款可以止痛的疫苗,行不行?
原创 王新宇 华山感染
水痘和带状疱疹两种看似发病临床表现和发病年龄都截然不同的疾病居然是同一种病毒造成的。在带状疱疹疫苗之前,人类开发的大多数疫苗都是用来预防全身性的严重感染性疾病。开发水痘疫苗可以理解,而带状疱疹,这种看似并不致命,只是引起疼痛的疾病,科学家们为何要兴师动众开发一款疫苗来降低其发病率呢?带状疱疹疫苗和水痘疫苗又有什么不同呢?我们还是要从水痘说起。
大痘、小痘和鸡痘:误入“痘科”的疱疹病毒
不清楚从历史上的什么时候开始,皮疹疾病都被称为“痘”(Pox),梅毒被称为“大痘”(great pox),天花被认为是另一种小一些的“痘”(smallpox)。
莎士比亚著名的《罗密欧与朱丽叶》中的一句名言通常被引用为“你们两家都长痘”("A pox on both your houses.")。然而实际上,莎士比亚写的是“你们两家都遭受瘟疫”(A plague o' both your houses.)。这句话可以通俗地理解为诅咒双方,而这里的“痘”等价于“瘟疫”。在1347年至1348年之间,瘟疫杀死了25%的欧洲人口。这里的“ 痘”可能泛指鼠疫,以及天花、梅毒、麻疹、风疹、水痘等传染病。最终,随着科学的进步将才搞清楚导致发烧和出疹的人类感染的病原体的多样性。水痘是由于其“痘”的形态与天花的“痘”相类似,以至于在多个世纪以来都将其与天花相混淆,以为是同一种疾病。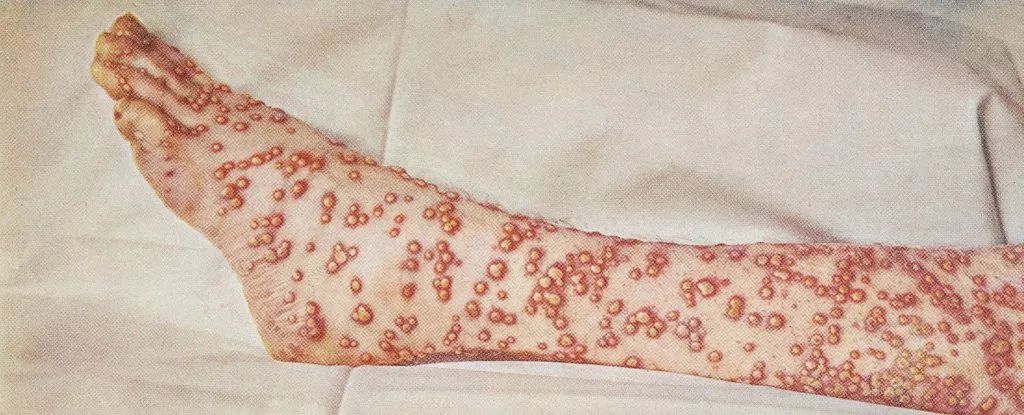 天花引起的“痘”直到18世纪中叶,水痘才被认为是单独的疾病。水痘的英语有个俗称为 鸡痘“chickenpox”,鸡痘叫法的起源据说是由于当时的人认为水痘是一种较温和的天花形式(因此被称为“鸡”)。
天花引起的“痘”直到18世纪中叶,水痘才被认为是单独的疾病。水痘的英语有个俗称为 鸡痘“chickenpox”,鸡痘叫法的起源据说是由于当时的人认为水痘是一种较温和的天花形式(因此被称为“鸡”)。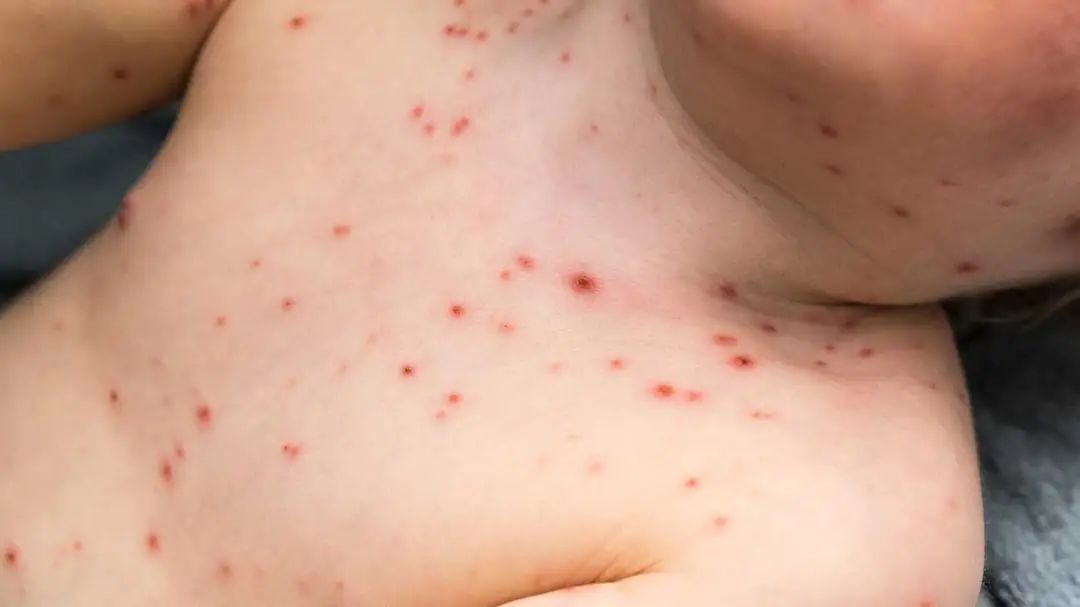 和天花的“痘”相比,水痘的“水疱疹”明显要温和得多
和天花的“痘”相比,水痘的“水疱疹”明显要温和得多关于命名的另一种可能性是,据说典型的水疱性皮肤损伤类似于鹰嘴豆。然而,这些只是推测,现在应该没人能确定“鸡痘”这个名字是如何产生的。
想学人痘接种,但没成功
在将病毒确定为两者的病原体之前很久,人们就意识到水痘和带状疱疹(缠腰龙)之间一定存在某种医学联系。
直到20世纪中叶,水痘带状疱疹病毒(Varicella-zoster virus,VZV)才被确定为属于是疱疹病毒家族的成员。在此之前,可能是因为它引起了水痘,因此和属于痘科的天花病毒是一家子,也被认为是痘科病毒。
当时的人们经常注意到有些儿童水痘病例是密切接触带状疱疹的人。因此,在二十世纪初,研究人员试图开发一种疫苗,就像我们在天花那节提到过接种人痘的方法,将带状疱疹患者的水疱液注入儿童体内,希望儿童也只会出现轻度水痘或完全没有疾病,随后产生终身的免疫保护。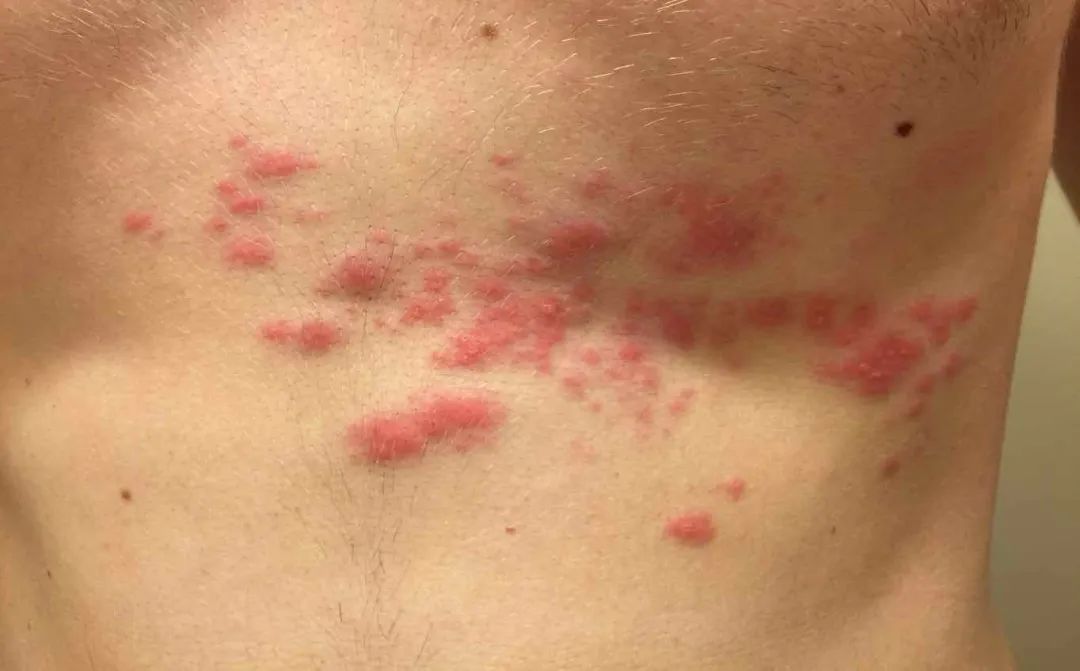 沿肋间神经分布的带状疱疹形态和水痘明显不同
沿肋间神经分布的带状疱疹形态和水痘明显不同这种尝试并没有真正成功,因为尽管大多数孩子都没有发病,而部分孩子却出现了典型的水痘。显然,这种用于非减毒活病毒的疫苗开发的危险方法今天将不会实施,甚至不会考虑。
水痘,VZV的第一波袭击
水痘是一种全身性的感染性疾病,是之前从来没有感染过VZV的人第一次感染后的出现的病症。如果成年人在之前感染过水痘,则具有保护力,不会再次感染。正因为这样,水痘多数是在儿童时期发病。 水痘主要通过空气传播。感染VZV的患者皮肤水疱中充满了高度可感染的病毒粒子,当从皮肤中脱落时可以形成气溶胶,密切接触的人从呼吸道吸入而感染。
水痘主要通过空气传播。感染VZV的患者皮肤水疱中充满了高度可感染的病毒粒子,当从皮肤中脱落时可以形成气溶胶,密切接触的人从呼吸道吸入而感染。在大约2周的潜伏期后,可能会出现轻度,短暂的不适和低热等症状,特别是在成年人中。感染可能始于扁桃体,然后扩散到淋巴细胞(也就是我们所说的病毒血症期),再然后扩散到皮肤。
随后的症状主要是发烧,伴随有全身性瘙痒性水疱疹,持续约一周。水痘的并发症不常见,但可能很严重,例如脑炎(1 / 10,000)和葡萄球菌或链球菌引起的细菌性皮肤感染。这些并发症是导致水痘死亡病例的主要原因。
这次细胞免疫成为主角
在潜伏期,先天免疫最初可能在控制皮肤病变中发挥了作用,但病毒最终赢得了这场斗争,并会形成水疱。幸运的是,机体会触发适应性免疫,并在随后逐渐控制病毒的复制。
针对VZV的主要宿主防御不是抗体,而是致敏的CD4+和CD8+淋巴细胞。而这两种细胞对于人体细胞免疫起到了决定性的作用。在细胞免疫力低下的患者中可能发生严重的水痘,例如正在接受化疗的癌症患者,移植后患者,人类免疫缺陷病毒(HIV)感染者或先天性免疫缺陷病的患者。
细胞免疫是机体最重要的控制VZV扩散的防御手段,因为VZV在体内的感染形式是从一个细胞扩散到另一个细胞。除了皮肤水疱中有很高浓度的VZV外,其余只有在细胞中才能够检测到VZV。正因为这样,针对VZV的特异性抗体(体液免疫)并不能够在体内清除VZV病毒。
伴随一生的潜伏
疱疹病毒具有在初次感染后建立潜伏感染的独特能力。对于VZV,怀疑大多数,甚至所有个体在水痘期间都会潜伏感染,并且对于其中75%的人,这种潜伏会伴随一生。
1940年代,英国医生爱德华·霍普·辛普森(Edward Hope-Simpson)对带状疱疹进行了早期而有见地的流行病学调查。他确定带状疱疹仅在具有水痘病史的个体中发生,并且带状疱疹的发生率随着年龄的增长而急剧增加。 英国医生爱德华·霍普·辛普森(Edward Hope-Simpson)20世纪中叶,基于对原发性单纯疱疹病毒(HSV)感染的了解以及发现从明显潜伏感染中重新激活病毒的现象后,儿科医生约瑟夫·加兰(Joseph Garland)怀疑带状疱疹可能是由于潜伏的VZV重新激活所致。当潜伏的VZV重新激活并从潜伏部位(感觉神经节)向下传播到神经时,就会产生带状疱疹。
英国医生爱德华·霍普·辛普森(Edward Hope-Simpson)20世纪中叶,基于对原发性单纯疱疹病毒(HSV)感染的了解以及发现从明显潜伏感染中重新激活病毒的现象后,儿科医生约瑟夫·加兰(Joseph Garland)怀疑带状疱疹可能是由于潜伏的VZV重新激活所致。当潜伏的VZV重新激活并从潜伏部位(感觉神经节)向下传播到神经时,就会产生带状疱疹。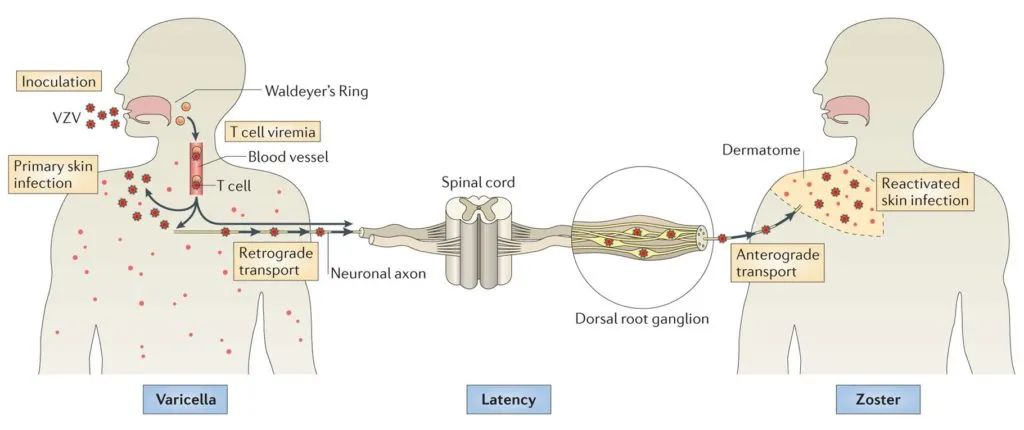 水痘感染后,VZV潜伏到感觉神经节,免疫低下时传播到神经末梢,引起带状疱疹
水痘感染后,VZV潜伏到感觉神经节,免疫低下时传播到神经末梢,引起带状疱疹VZV的重新激活也与免疫功能低下有关。在老年人和免疫力低下的人群中,带状疱疹的发生是由于细胞介导的免疫应答无法控制病毒的复制所致。体液免疫似乎并不能够控制潜伏的VZV感染。这些观察结果最终导致了带状疱疹疫苗的开发策略与之前提到的疫苗都不太一样。
为了孩子一定要研发出水痘疫苗
在1970年代初,曾担任大阪大学微生物学系主任高桥道明(Michiaki Takahashi)的儿子感染了严重的水痘,因此他受到激励,决心为了孩子一定要研发出水痘疫苗。高桥的策略是试图通过开发一款减毒活疫苗来预防这种疾病。 高桥道明(Michiaki Takahashi)分离并减毒成功的Oka株成为全球水痘生产的标准株
高桥道明(Michiaki Takahashi)分离并减毒成功的Oka株成为全球水痘生产的标准株然而,在水痘疫苗之前,只有黄热病、脊髓灰质炎、麻疹、腮腺炎和风疹等为数不多的病原体成功开发了减毒的活病毒疫苗,可见开发一款减毒活疫苗并不容易。
除了坚持不懈,还需要一点点运气
为了获得VZV的减毒株,高桥参照了萨宾研发脊髓灰质炎减毒活疫苗时采用的方法,首先从一名患有水痘的儿童中分离出一株VZV病毒株,并根据这个孩子的姓Oka给其命名为Oka株。
他首先在人胚肺成纤维细胞中于34℃环境中传代野生型原代Oka品系11次,随后在37℃的豚鼠胚胎细胞中进行了12次中间传代,最后在37℃下的人胚胎肺成纤维细胞中再进行了大约10次传代。
他之所以要让病毒在豚鼠细胞中传代,因为他认为非人类细胞中的传代可能对减毒至关重要。当病毒连续传代约35次后,他认为已经获得了可以用作疫苗的减毒病毒株。
下一步,理论上他应该测试该病毒在各种动物中的安全性。但是,由于当时没有(现在仍然没有)水痘感染的动物模型,他不得不跳过动物实验这个步骤,将候选疫苗直接接种人类以检测其减毒是否彻底。他和他的同事给健康受试者接种了候选疫苗,幸运的是没有不良后果。
因为没有水痘的动物模型可以在将疫苗用于人类之前先进行测试,所以不得不说,高桥既聪明又幸运。之所以说高桥是幸运,是因为他的疫苗最终被证明是安全和有效的。
而在高桥之后,我们之前就提到过的疫苗界的一位大神:莫里斯·希勒曼(Maurice Hilleman)和他在宾夕法尼亚州默克公司(Merck&Co.)工作的同事也利用类似的方法再次进行尝试,但始终无法培养得到既可适当减毒又具有免疫原性的活病毒。希勒曼早期传代的病毒具有很高的反应原性,传着传着,反应原性降低了,具有很好的耐受性,但免疫原性又不足。 莫里斯·希勒曼(Maurice Hilleman)是美国微生物学家,专门研究疫苗学,曾经研发了40多种疫苗,VZV疫苗却没有成功
莫里斯·希勒曼(Maurice Hilleman)是美国微生物学家,专门研究疫苗学,曾经研发了40多种疫苗,VZV疫苗却没有成功最终,默克和史克(现在是葛兰素史克)两家都放弃了自己传代研制新的减毒活疫苗,而是直接得到了Oka株。如今,世界范围内所有可用的减毒水痘活疫苗几乎都是Oka株。
Oka疫苗被证明既安全又有效
最初的小型疫苗试验一致表明,高桥研发的减毒活疫苗对健康的日本成年人和儿童具有安全性和有效性。该疫苗终止了水痘的暴发,并可以预防家庭内的传播。
但真正使得Oka减毒疫苗为世界所接受的是一项决定性的临床研究。这项由美国国家变态反应和传染病研究所(NIAID)组织和支持的关于缓解白血病儿童免疫接种的合作研究。
在这项研究中,500例至少通过治疗缓解1年的白血病儿童接受了Oka疫苗接种。在接种2剂疫苗后,该疫苗被判定对白血病儿童有效率为85%。
研究还发现,当儿童在暴露后出现所谓的“突破性”水痘时,病例都是轻症病例,并及时给与阿昔洛韦治疗。在这项研究中,没有因Oka株或VZV野生型株死亡病例。
无疑,这项早期临床试验证明Oka疫苗可以安全地保护部分因免疫力受损而患上严重水痘的儿童。从此, Oka疫苗被公认为既安全又有效。
1995年在美国,针对1至12岁的儿童,建议将一剂水痘疫苗作为标准免疫计划的一部分。自那时起,美国儿童水痘疫苗的覆盖率上升到了90%。
从一针变两针
尽管水痘在美国的发病率在1995年后急剧下降。但是,却发现依然有许多日托机构和大多数儿童接种过疫苗的学校中的暴发了水痘。由于大多数已发表的免疫学研究表明,该疫苗在1剂疫苗接种后对儿童具有95%以上的保护性,因此情况令人困惑。
为此,当再次检测来自纽约、加利福尼亚和田纳西州三个地点的儿童在接种1剂疫苗后的血清转化率时,结果让人大吃一惊,仅为76%。
进一步的研究发现,水痘疫苗在注射1剂后会随时间流逝抗体逐渐减弱甚至消失,而有些接种后无法血清转化。
为了解决抗体减弱消失和部分血清转化低的问题,负责计划免疫官员进行讨论后,决定将接种二剂水痘疫苗作为一种可能的解决方案。
正如科学家们预料的那样,第二剂增加了血清转化率和抗体持久性。接种第二剂疫苗后,已观察到对VZV的体液和细胞免疫力有了显着提高,这表明2剂疫苗将提供增强的保护作用。
美国CDC在2006年起,推荐对1-12岁的儿童进行两次常规剂量水痘疫苗接种。
在中国,越来越多的省市也开始将水痘疫苗调整为两剂次,并且还有些城市将两剂次水痘疫苗纳入了免疫规划中。
带状疱疹带来的疼痛:痛不欲生
带状疱疹带来的社会负担以前没有被认识到。在美国,健康老年人中带状疱疹的年发病率达一百万例。在中国,每年有近300万成年人受带状疱疹影响。
带状疱疹最常见的并发症是皮疹发作数月后,持续存在明显的疼痛。带状疱疹后神经痛(PHN)的频率受患者年龄的强烈影响。
PHN可能是间歇性或持续性,刺伤或灼伤,深度烧灼或抽动或异常性疼痛,这是由于皮肤受到其他正常刺激而引起的疼痛感。它是美国慢性神经性疼痛的第三大最常见原因,估计每年有500,000例。疼痛强烈影响生活质量,并影响身体,心理,社交和功能领域。这些影响在老年患者中尤为严重。
带状疱疹还有一个容易被忽视的危害是其和水痘一样,具有传染性。带状疱疹的水疱中同样可以检测到大量的VZV病毒,因此带状疱疹在发病期,也具有传染性,没有免疫力的密切接触者也会发病,造成潜在的传播风险。 PHN强烈影响生活质量,并影响身体,心理,社交和功能领域,在老年患者中尤为严重
PHN强烈影响生活质量,并影响身体,心理,社交和功能领域,在老年患者中尤为严重需要开发一款专门针对带状疱疹的疫苗
大约在美国水痘疫苗获得许可的时候,科学家发现水痘疫苗不仅可以预防免疫力低下儿童的水痘,还可以降低带状疱疹的发生率。
于是,科学家们开始假设可以通过接种水痘疫苗以增强其对VZV的细胞免疫性,有可能开发出一种抗带状疱疹的疫苗。
从水痘疫苗到带状疱疹疫苗,需要做哪些改变?
在1980年代初期,已经认识到有较高的患上带状疱疹风险的老年人,其对VZV的体液免疫水平并没有太多降低,但是细胞免疫反应却明显降低。
因此,尝试通过给各种潜伏性感染VZV的老年人接种各种剂量的水痘疫苗,希望再次激活针对水痘的细胞免疫反应,从而来预防带状疱疹。
研究经过探索最后得到的带状疱疹疫苗平均含有20,000 PFU的Oka病毒株,而之前水痘疫苗的活性含量仅为1,350 PFU。也就是说带状疱疹疫苗中的减毒活病毒含量比水痘疫苗中要提高了15倍左右。
这里要简单介绍一下,什么是PFU?PFU是噬菌斑形成单位的缩写。在标准条件下,1个噬菌斑形成单位大体相当于1个病毒粒子,用于描述具有感染能力的病毒数量。
在许多小型研究证明有效后之后,一项历史性的双盲,对照研究在60岁以上的近40,000人中进行。当时,这是有史以来规模最大的疫苗临床试验。
研究发现,相对高的剂量对于刺激老年人的细胞免疫是必需的。并且,高剂量的接种对VZV的细胞免疫应答较低的个体也非常安全。
研究发现,在60-85岁的受试者中,该疫苗预防带状疱疹的有效率为51%,但在60岁年龄段,有更好的防护效果(64%),在80岁以上的人受到的保护效果差一些。
接种疫苗后,即使发生感染,带状疱疹的并发症也有明显的改善。特别是,疫苗接种者的带状疱疹后神经痛(PHN)的发生率比安慰剂接受者低67%。研究发现,在70岁年龄段的疫苗接种者,疫苗对PHN的作用最大。
减毒活疫苗版的带状疱疹疫苗于2006年5月在美国获得许可,适用于至少60岁以前没有带状疱疹病史和相关疾病的人。该疫苗并没有在中国内地上市。
如何跨过减毒活疫苗那道跨不过的坎
减毒活疫苗版的带状疱疹疫苗作为第一种可以有效预防带状疱疹的疫苗获得了批准,但可以发现其提供的保护力并不算太高,并且不能够给予免疫抑制人群、孕妇以及活动性肺结核患者接种。
为了找到保护性更好,适用范围更广的疫苗,科学家们开发出了另一款带状疱疹疫苗。
这种疫苗的研发基于科学家们对于VZV的深入了解。科学家们通过研究发现糖蛋白E(Envelope glycoprotein, gE)是VZV病毒外壳的主要成分,同时是在被VZV感染的细胞上表达的最丰富的糖蛋白,也是中和抗体的主要目标;gE是复制和传播所必需的,并且是VZV特异性B细胞和CD4 + T细胞反应的主要靶标。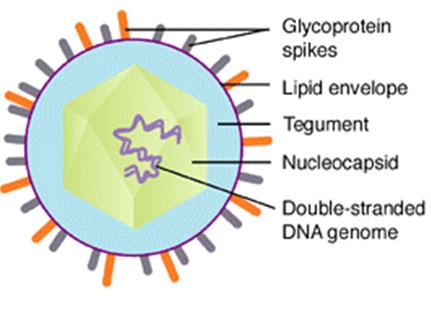 包膜糖蛋白(gE)是VZV表面的重要结构成分
包膜糖蛋白(gE)是VZV表面的重要结构成分我们知道重组亚单位疫苗由于不含有病毒的活性成分,因此对于免疫功能低下的人群是安全的选择,并且与适当的佐剂一起使用也可以为预防老年人中的带状疱疹提供另一种选择。
重组亚单位疫苗包含50 μg VZV gE和AS01B佐剂系统。gE抗原是在培养基中培养携带截短的gE基因的中国仓鼠卵巢细胞而获得的。
佐剂成分是AS01B,我们在之前的佐剂一讲中已经提过,它是由MBL(一种由细菌脂多糖制备的Toll样受体4激动剂)和QS-21(一种从植物提取物中提纯的皂苷)两种佐剂组合成脂质体制剂。新型佐剂AS01B是含有不同的佐剂成分脂质体复合体新款疫苗提高了保护效率并扩展了适用人群
在老年人中进行的I 期和II期临床试验表明,使用佐剂重组gE疫苗以两剂方案(60天间隔)给药,产生了强烈的免疫应答,至少三年内显着升高。
免疫应答体现在对比活VZV疫苗,佐剂重组gE疫苗刺激VZV和gE特异性抗体的水平要高得多。尤为重要的是,多功能gE和VZV特异性CD4 + T细胞被刺激至高水平,其中包括记忆T细胞。这些作用与先天免疫系统的短暂刺激和大量有效抗原呈递树突状细胞的产生有关。
研究发现,年龄对这些反应没有显著差别,也就是说老年人和年轻人有着几乎相同的免疫水平。这点和减毒活疫苗相比具有较大的进步。
当不添加佐剂时,疫苗没有发生强烈的免疫反应。含有佐剂时,局部和全身性副作用比经许可的活疫苗观察到的更为频繁,但这些副作用大多是短暂的,轻度至中度,总体来说耐受性良好。 在早期临床研究获得成功后,对该疫苗进行了一项随机,安慰剂对照的III期临床试验,研究对象为15400名受试者,分层年龄分别为50至59岁,60至69岁以及70岁以上。研究发现该疫苗在预防带状疱疹方面的有效性超过97%,对所有三个年龄层的疗效都非常相似。和减毒活疫苗版的带状疱疹疫苗相比,这种疫苗的功效明显更好,并且不会随着年龄的增长而下降。
在早期临床研究获得成功后,对该疫苗进行了一项随机,安慰剂对照的III期临床试验,研究对象为15400名受试者,分层年龄分别为50至59岁,60至69岁以及70岁以上。研究发现该疫苗在预防带状疱疹方面的有效性超过97%,对所有三个年龄层的疗效都非常相似。和减毒活疫苗版的带状疱疹疫苗相比,这种疫苗的功效明显更好,并且不会随着年龄的增长而下降。随后报道了一项安慰剂对照试验,专门针对70岁以上的老年人群。研究涉及14800名70岁以上的受试者(2850名80岁以上的受试者)。
将上述两项试验的70岁及以上受试者的数据相结合后发现,70-79岁的受试者的功效为90%,80岁及以上的受试者的功效为89%。安全性与最初的研究相似。在四年的随访中,保护效力几乎没有下降。70岁及以上的受试者对PHN的有效率为88.8%。
在一项上市后的观察性研究中,在接种重组带状疱疹疫苗后的42天内观察到吉兰巴雷综合征的风险增加。50岁及50岁以上受试者的自发性局部不良反应为疼痛(78.0%),发红(38.1%)和肿胀(25.9%)。50岁及以上受试者的自发性一般不良反应为肌痛(44.7%),疲劳(44.5%),头痛(37.7%),发抖(26.8%),发烧(20.5%)和胃肠道症状(17.3%)。
现有数据表明,与其他一些常用疫苗(包括减毒活疫苗版本的带状疱疹疫苗)相比,局部和全身反应的发生频率和严重程度会更高。鉴于该疫苗要在老年人群中使用一种新型的强效佐剂AS01B,需要更多信息来证明这种抗带状疱疹的持久性和长期安全性。
这款佐剂重组gE疫苗对于无法接受减毒活疫苗的免疫抑制患者尤其有价值。其免疫原性和安全性已在HIV感染患者中以及自体造血干细胞移植后得到证实。
这些研究结果发表后,2018 年美国免疫实施咨询委员会(ACIP)发布关于带状疱疹疫苗接种的建议,推荐重组带状疱疹疫苗用于≥50 岁免疫功能正常人群,也可用于先前接种过带状疱疹减毒活疫苗的成人。
2019年5月,中国国家药品监督管理局有条件批准重组带状疱疹疫苗进口注册申请,用于50岁及以上成人带状疱疹的预防。2020 年 6 月 ,重组带状疱疹疫苗(CHO 细胞)在中国正式上市。
水痘和带状疱疹尽管都是由同一种病毒VZV导致的,但临床表现和其发病机制都不一样。由于VZV病毒较难培养和传代,因此相较于麻疹、天花等病毒,疫苗开发相对较晚才获得成功。VZV之所以能够在神经节潜伏,并且在机体抵抗力下降后导致带状疱疹,特别是50岁以上人群,是因为人体对其细胞介导免疫反应的下降。
接种高剂量的减毒活疫苗或者是利用新型佐剂设计的重组蛋白疫苗有助于维持这种细胞免疫,从而大大降低带状疱疹的发病率。和高剂量的减毒活疫苗相比,佐剂重组gE疫苗的适用人群更广,保护效果也更佳。
参考文献
Anne A. Gershon (2010) Varicella and Zoster In:Artenstein A(ed) Vaccines: A Biography. Springer, New York
Anne A. Gershon, Mona Marin, and Jane F. Seward(2018)Varicella Vaccines In:Plotkin’s Vaccines (7th ed) Elsevier, PA. USA
Myron J. Levin(2018)Zoster Vaccines In:Plotkin’s Vaccines (7th ed) Elsevier, PA. USA
Anne Gershon (2011) Vaccination Against Varicella and Zoster: Its Development and Progress In:Plotkin S.(ed) History of Vaccine Development. Springer , New York